Все для Вас, обо всем-это блог с заметками что интересно мне и надеюсь будет интересно и Вам. Финансы, психология, здоровье, хиромантия, физиогномика, мой взгляд на мироустройство, и конечно юмор с просторов интернета.
Какие ошибки допускают при измерение давления?
От чего появляется разница между верхним и нижним артериальном давление?
Почему бывает большая разница между верхним и нижним давлением?
В норме при артериальном давлении (АД) 120/80 мм рт. ст. разность равна 40. Риск сердечно-сосудистых осложнений значительно повышается, если разница вырастает до 65 мм и выше. Я попробую наглядно объяснить, при каких условиях возникает такая разбежка.
• Идеальное (оптимальное) давление для взрослого человека — 120/80 мм ртутного столба.
• При артериальной гипертензии увеличивается систолическое (верхнее) АД выше 140 мм рт. ст. и (или) диастолические (нижнее) АД выше 90 мм рт. ст.
• Интервал АД между 120/80 и 140/90 относится к пред гипертензии (еще не болезнь, но уже не норма).
В большинстве случаев врачи не уделяют должного внимания пред гипертензии, однако всем нужно помнить:
• каждый лишний мм (!) АД свыше 120/80 мм рт. ст. увеличивает риск смерти от сердечно-сосудистых осложнений на 1-2%.
В исследованиях установлено, что в возрасте после 40 лет каждый дополнительный 1 мм систолического АД выше 120 мм рт. ст. увеличивает риск смерти на 1.8%, а каждый лишний мм диастолического АД выше 80 мм рт. ст. увеличивает этот риск на 0.9%. Именно поэтому нужно стремиться поддерживать именно оптимальное АД 120/80 (для людей с привычно пониженным давлением рекомендуется 115/75).
Для пожилых людей характерна изолированная систолическая гипертензия (термин запомните — пригодится): систолическое АД выше или равно 140 мм рт. ст. при нормальном диастолическом АД (ниже 90 мм рт. ст.). Итак, верхнее давление ≥ 140, нижнее давление < 90.
Обратите внимание, что распространенность изолированной систолической гипертензии быстро увеличивается с возрастом:
• до 40 лет — 0.1%,
• 40–49 лет — 0.8%,
• 50–59 лет — 5%,• 60–69 лет — 12.6%,
• 70–80 лет — 23.6%.
Возникает вопрос, почему у старых людей (старше 60 лет) так часто бывает изолированная систолическая гипертензия?
Растяжимость аорты
На уровень артериального давления влияют много факторов:
• на уровень систолического (верхнего) давления больше всего влияет работа сердца (сокращения левого желудочка, выталкивающего кровь в аорту). Систолическое АД повышается до возраста 70-80 лет;
• на уровень диастолического (нижнего) давления влияет тонус артерий (степень напряжения их сосудистой стенки, которое вызвано длительным сокращением гладко мышечных клеток). Диастолическое АД растет до возраста 50-60 лет, затем наступает стабилизация или даже снижение диастолического АД.
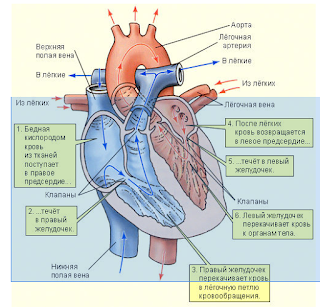
Разница между верхним и нижним давлением называется пульсовым давлением. На величину пульсового давления больше всего влияет растяжимость аорты и начальных отделов близлежащих крупных артерий (плече головной ствол, левая общая сонная и левая подключичная артерии). Аорта является самым крупным артериальным сосудом большого круга кровообращения. Кровь в аорту поступает из левого желудочка сердца при каждом его сокращении (систоле).
Аорта в организме человека.
Аорта обладает повышенной растяжимостью, которая обеспечивается наличием большого числа эластических волокон. Эластические волокна способны легко растягиваться в несколько раз. При сокращении левого желудочка механическая (кинетическая) энергия потока крови расходуется на растяжение аорты. После завершения систолы (то есть в фазе диАстолы — расслабления) давление и поток крови в аорте медленно снижаются благодаря сжатию аорты. На растяжение и сжатие аорты не расходуется энергия биохимических процессов (глюкоза и кислород не тратятся).
У пожилых людей и стариков растяжимость аорты снижается по нескольким причинам:
1. старение организма с замещением эластических волокон коллагеновыми. Коллагеновые волокна жесткие и плохо растягиваются.
2. атеросклероз и атеросклеротические изменения. При атеросклерозе происходит воспаление сосудистой стенки, размножение гладко мышечных клеток, повышенный синтез коллагена и межклеточного вещества, отложение солей кальция и липидов (жиров), в том числе холестерина.
Разумеется, чем больше в стенках аорты коллагена и солей кальция, тем хуже растяжима стенка аорты. Чтобы лучше понять влияние растяжимости аорты на разницу между верхним и нижним давлением, мысленно заменим аорту на трубку.
В первом эксперименте заменим аорту на тонкую резиновую, легко растяжимую трубку. При каждом сокращении левого желудочка эта трубка будет наполняться кровью и постепенно расширяться, а давление внутри будет оставаться неизменным и постоянным длительное время. Когда кровь из резиновой трубки будет постепенно выливаться наружу, стенки трубки будут спадаться, а давление крови сохранится на том же уровне.
Во втором эксперименте заменим аорту на железную трубку. С каждым сокращением сердца давление внутри трубки быстро будет подскакивать до максимума, а в период диастолы (расслабления) — быстро падать до 0, потому что трубка не растяжима и не способна накапливать механическую энергию путем растяжения стенок. В периоды диастолы (расслабления сердца) кровоток прекратится, потому что давление внутри трубки упадет до нуля.
Оба мысленных эксперимента — крайние случаи чрезмерной растяжимости и абсолютной жесткости аорты соответственно. В реальности аорта ведет себя промежуточно. У молодых людей аорта эластична и ведет себя ближе к первому эксперименту, у стариков аорта жесткая и плохо растяжима (второй эксперимент), поэтому у пожилых людей очень часто бывает большая разница между верхним и нижним давлением.
Именно в аорте больше всего эластических волокон, в других отделах сердечно-сосудистой системы их количество минимально.
В повышении жесткости аорты имеют значение не только старение и атеросклероз. Разрушающее действие на сосудистую стенку оказывают также:
• сахарный диабет (повышенный уровень глюкозы крови, см. осложнения сахарного диабета на нервную и сердечно-сосудистую систему),
• стойкий длительный спазм периферических артерий (например, из-за хронических стрессов),
• возрастное ухудшение функции почек, приводящее к накоплению натрия (поваренной соли — хлорида натрия) в сосудистой стенке и усилению спазма сосудов. Установлено, что после 40 лет скорость клубочковой фильтрации (СКФ) снижается на 1% в год. У здорового 80-летнего человека СКФ составляет всего 40-50% таковой у 30-летнего (максимальные значения скорости клубочковой фильтрации наблюдаются в возрасте 30 лет.
От чего появляется разница между верхним и нижним артериальном давление?
Почему бывает большая разница между верхним и нижним давлением?
В норме при артериальном давлении (АД) 120/80 мм рт. ст. разность равна 40. Риск сердечно-сосудистых осложнений значительно повышается, если разница вырастает до 65 мм и выше. Я попробую наглядно объяснить, при каких условиях возникает такая разбежка.
• Идеальное (оптимальное) давление для взрослого человека — 120/80 мм ртутного столба.
• При артериальной гипертензии увеличивается систолическое (верхнее) АД выше 140 мм рт. ст. и (или) диастолические (нижнее) АД выше 90 мм рт. ст.
• Интервал АД между 120/80 и 140/90 относится к пред гипертензии (еще не болезнь, но уже не норма).
В большинстве случаев врачи не уделяют должного внимания пред гипертензии, однако всем нужно помнить:
• каждый лишний мм (!) АД свыше 120/80 мм рт. ст. увеличивает риск смерти от сердечно-сосудистых осложнений на 1-2%.
В исследованиях установлено, что в возрасте после 40 лет каждый дополнительный 1 мм систолического АД выше 120 мм рт. ст. увеличивает риск смерти на 1.8%, а каждый лишний мм диастолического АД выше 80 мм рт. ст. увеличивает этот риск на 0.9%. Именно поэтому нужно стремиться поддерживать именно оптимальное АД 120/80 (для людей с привычно пониженным давлением рекомендуется 115/75).
Для пожилых людей характерна изолированная систолическая гипертензия (термин запомните — пригодится): систолическое АД выше или равно 140 мм рт. ст. при нормальном диастолическом АД (ниже 90 мм рт. ст.). Итак, верхнее давление ≥ 140, нижнее давление < 90.
Обратите внимание, что распространенность изолированной систолической гипертензии быстро увеличивается с возрастом:
• до 40 лет — 0.1%,
• 40–49 лет — 0.8%,
• 50–59 лет — 5%,• 60–69 лет — 12.6%,
• 70–80 лет — 23.6%.
Возникает вопрос, почему у старых людей (старше 60 лет) так часто бывает изолированная систолическая гипертензия?
Растяжимость аорты
На уровень артериального давления влияют много факторов:
• на уровень систолического (верхнего) давления больше всего влияет работа сердца (сокращения левого желудочка, выталкивающего кровь в аорту). Систолическое АД повышается до возраста 70-80 лет;
• на уровень диастолического (нижнего) давления влияет тонус артерий (степень напряжения их сосудистой стенки, которое вызвано длительным сокращением гладко мышечных клеток). Диастолическое АД растет до возраста 50-60 лет, затем наступает стабилизация или даже снижение диастолического АД.
Разница между верхним и нижним давлением называется пульсовым давлением. На величину пульсового давления больше всего влияет растяжимость аорты и начальных отделов близлежащих крупных артерий (плече головной ствол, левая общая сонная и левая подключичная артерии). Аорта является самым крупным артериальным сосудом большого круга кровообращения. Кровь в аорту поступает из левого желудочка сердца при каждом его сокращении (систоле).
Аорта в организме человека.
Аорта обладает повышенной растяжимостью, которая обеспечивается наличием большого числа эластических волокон. Эластические волокна способны легко растягиваться в несколько раз. При сокращении левого желудочка механическая (кинетическая) энергия потока крови расходуется на растяжение аорты. После завершения систолы (то есть в фазе диАстолы — расслабления) давление и поток крови в аорте медленно снижаются благодаря сжатию аорты. На растяжение и сжатие аорты не расходуется энергия биохимических процессов (глюкоза и кислород не тратятся).
У пожилых людей и стариков растяжимость аорты снижается по нескольким причинам:
1. старение организма с замещением эластических волокон коллагеновыми. Коллагеновые волокна жесткие и плохо растягиваются.
2. атеросклероз и атеросклеротические изменения. При атеросклерозе происходит воспаление сосудистой стенки, размножение гладко мышечных клеток, повышенный синтез коллагена и межклеточного вещества, отложение солей кальция и липидов (жиров), в том числе холестерина.
Разумеется, чем больше в стенках аорты коллагена и солей кальция, тем хуже растяжима стенка аорты. Чтобы лучше понять влияние растяжимости аорты на разницу между верхним и нижним давлением, мысленно заменим аорту на трубку.
В первом эксперименте заменим аорту на тонкую резиновую, легко растяжимую трубку. При каждом сокращении левого желудочка эта трубка будет наполняться кровью и постепенно расширяться, а давление внутри будет оставаться неизменным и постоянным длительное время. Когда кровь из резиновой трубки будет постепенно выливаться наружу, стенки трубки будут спадаться, а давление крови сохранится на том же уровне.
Во втором эксперименте заменим аорту на железную трубку. С каждым сокращением сердца давление внутри трубки быстро будет подскакивать до максимума, а в период диастолы (расслабления) — быстро падать до 0, потому что трубка не растяжима и не способна накапливать механическую энергию путем растяжения стенок. В периоды диастолы (расслабления сердца) кровоток прекратится, потому что давление внутри трубки упадет до нуля.
Оба мысленных эксперимента — крайние случаи чрезмерной растяжимости и абсолютной жесткости аорты соответственно. В реальности аорта ведет себя промежуточно. У молодых людей аорта эластична и ведет себя ближе к первому эксперименту, у стариков аорта жесткая и плохо растяжима (второй эксперимент), поэтому у пожилых людей очень часто бывает большая разница между верхним и нижним давлением.
Именно в аорте больше всего эластических волокон, в других отделах сердечно-сосудистой системы их количество минимально.
В повышении жесткости аорты имеют значение не только старение и атеросклероз. Разрушающее действие на сосудистую стенку оказывают также:
• сахарный диабет (повышенный уровень глюкозы крови, см. осложнения сахарного диабета на нервную и сердечно-сосудистую систему),
• стойкий длительный спазм периферических артерий (например, из-за хронических стрессов),
• возрастное ухудшение функции почек, приводящее к накоплению натрия (поваренной соли — хлорида натрия) в сосудистой стенке и усилению спазма сосудов. Установлено, что после 40 лет скорость клубочковой фильтрации (СКФ) снижается на 1% в год. У здорового 80-летнего человека СКФ составляет всего 40-50% таковой у 30-летнего (максимальные значения скорости клубочковой фильтрации наблюдаются в возрасте 30 лет.
О чем говорит разница между верхним и нижним давлением АД человека?
Регулярное измерение артериального давления – важное условие сохранения здоровья. Человек может не почувствовать небольшого роста или снижения АД, но такие изменения указывают на негативные процессы, происходящие в организме. Если вовремя не принять меры, возможно негативное влияние на сердце и сосуды вплоть до инфаркта или инсульта. Вот почему так важно время от времени пользоваться домашним тонометром.
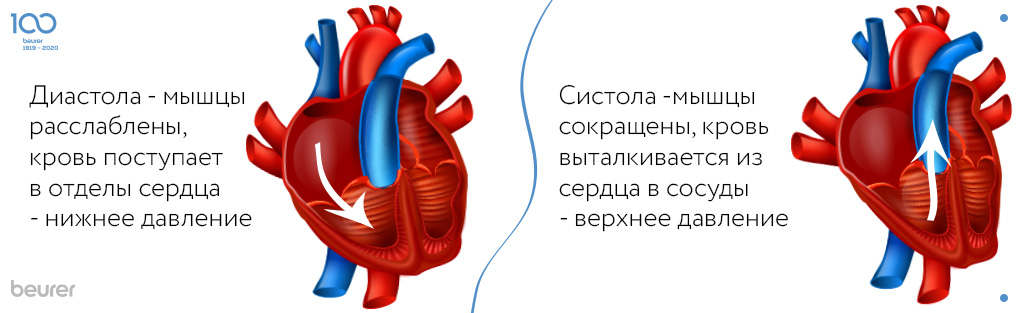
На экране прибора отображается два параметра, например, 120/80. Их называют верхним и нижним давлением, по-научному – систолическим и диастолическим. Первое указывает на уровень максимального давления крови на стенки сосудов, оно фиксируется в момент сокращения сердечной мышцы, когда кровь выталкивается из сердца. Второе говорит о силе давления крови на стенки артерий и вен в момент полного расслабления сердечной мышцы.
Систолическое давление также показывает, с какой частотой сокращается сердце. С возрастом этот показатель увеличивается, поэтому для пожилых людей норма выше, чем для молодых. Нижнее артериальное давление отражает силу, с которой кровь проходит по сосудам. Чем выше их тонус и эластичность, тем ближе к норме будут показатели.
Нормой считается верхнее давление в 110-130 единиц (у людей старше 55 лет – о 140 единиц), нижнее – 65-80 единиц. Нормальная разница между ними составляет около 40 единиц. Но показатели могут несколько изменяться из-за воздействия различных факторов, не связанных с заболеваниями: эмоциональных или физических нагрузок, времени суток и даже питания.
Если значительная разница между систолическим и диастолическим давлением появилась на фоне чувства голода, переохлаждения, чрезмерной физической нагрузки в сочетании с недостаточными питанием или постоянного стресса, это еще не означает, что в организме развивается патология. Когда действие этих факторов исчезнет, показатели вполне могут вернуться в норму, и повода для беспокойства не будет. Но если разрыв между верхним нижним давлением сохраняется в состоянии покоя, это уже может говорить о нарушениях в работе сердца, сосудов или других систем организма. Разница, составляющая менее 25% верхнего давления, может свидетельствовать о нескольких патологических состояниях:
Миокардите;
Инсульте левого желудочка;
Тахикардии;
Недостаточности внутренних органов;
Аортальном стенозе;
Сердечной недостаточности;
Инфаркте по причине физического перенапряжения;
Кардиосклерозе.
Подобные состояния часто сопровождаются симптомами, которые сложно не заметить. Это сонливость и слабость, головная боль и головокружение, нарушение внимания и раздражительность. Данная ситуация может обернуться гипоксией, нарушением зрения, а иногда – остановкой сердца, поэтому игнорировать ее ни в коем случае нельзя. Такие показатели на экране тонометра и плохое самочувствие требуют врачебной консультации и обследования.
Слишком большой считается разница между верхним и нижним давлением, превышающая 50 единиц. Основные причины этого состояния – износ и старение сердечно-сосудистой системы. В таких случаях возникают тремор конечностей и головокружение, человек становится раздражительным или ощущает полную апатию, нередко бывают обмороки. Причинам могут послужить также патологии пищеварительных органов или желчного пузыря, туберкулез. Установить истинные причины и назначить эффективное лечение может только врач.
Любое регулярное или длительное отклонение систолического и диастолического давления от нормы – это повод обратить пристальное внимание на свое здоровье. И неважно, идет ли речь о повышении или понижении – оба варианта могут быть опасны.
Пониженное диастолическое давление
Низким нижним давлением считается показатель 50-59 единиц и меньше. Такие изменения свидетельствуют о нарушении тонуса сосудистой стенки. При показателе менее 50 единиц можно говорить о выраженном нарушении кровотока в мозге, почках и прочих органах.
Диастолическое давление понижается на фоне патологии почек, например, синдромов Гительмана и Барттера. Такое явление характерно и для людей с врожденным нарушением выработки некоторых гормонов, включая адреналин. Подобные изменения сопровождаются лихорадкой, мышечной слабостью, рвотой, судорогами и болью в животе.
Первое, что нужно делать в такой ситуации – обратиться к врачу. В целях диагностики проводится мониторинг артериального давления, обследования для исключения эндокринных патологий и болезней сердца. Для повышения нижнего давления применяются специальные лекарственные препараты.
Высокое нижнее давление
Причиной высокого нижнего давления обычно являются нарушения эластичности сосудов, их спазмы или сужение просвета из-за скопившегося холестерина. Повышенный показатель фиксируется при:
Патологиях почек;
Сбоях в работе надпочечников;
Болезнях сосудов;
Нарушении текучести крови;
Расстройствах обмена веществ;
Переутомлении (физическом или умственном).
Причиной может послужить и длительный прием определенных лекарств. Первоочередная задача доктора – выявить причину изменений, и только после этого назначить лечение. К слову, нижнее давление может повышаться под воздействием внешних факторов, например, частых стрессов, при которых происходит выброс адреналина и сужение сосудов, вредных привычек, истощающий сердечную мышцы, неправильного питания, способствующего накоплению холестерина в сосудах и накапливанию лишнего веса.
Повышенное систолическое давление
Высокое верхнее давление – это признак:
Чрезмерной активности щитовидной железы (тиреотоксикоза);
Выраженной анемии;
Брадикардии (снижении пульса);
Недостаточности аортального клапана;
Уменьшения эластичности и увеличения плотности сосудистой стенки (например, атеросклероза аорты).
Такое состояние называется изолированной систолической артериальной гипертензией или систолической гипертонией. Верхнее давление часто повышается в подростковом возрасте. Это связано с гормональной перестройкой организма и не считается отклонением. С завершением полового созревания показатели нормализуются. Правда, подобные изменения увеличивают шансы развития гипертонии в зрелом возрасте.
верхнее давление часто повышается из-за гормональной перестройки организма и не считается отклонением.jpg
Лечение систолической гипертонии в целом схоже с мерами, которые принимаются при обычно гипертонии. Это касается и профилактики. Главное – вовремя выявить заболевание, регулярно контролировать давление и принимать лекарства, назначенные врачом, в том числе помогающие снижать давление. Помимо этого, нужны диета, адекватные физические нагрузки, защита от стрессов.
Пониженное верхнее давление
Низкое верхнее давление может быть связано с образом жизни или заболеваниями. В первом случае речь идет о постоянном переутомлении и систематических стрессах, недосыпании и чрезмерной физической нагрузке. То касается патологий, снижение систолического давления вызывают:
Заболевания щитовидки, гормональные сбои;
Диабет;
Вегетососудистая дистония;
Аритмия;
Сердечная недостаточность.
Причиной может послужить затянувшаяся депрессия. В любом случае, для нормализации давления необходимо обратиться к врачу, выявить факторы, которые способствовали снижению давления. Обычно доктор рекомендует в основном профилактические мероприятия вроде крепкого чая, контрастного душа, здорового сна. Но в некоторых случаях требуется медикаментозное лечение.
Контроль артериального давления – залог здоровья всего организма
Артериальное давление – это общее название для двух показателей: систолического (верхнего) и диастолического (нижнего). Выход любого из них за пределы нормы, а также чрезмерно большая или очень маленькая разница между показателями могут оказаться симптомами различных заболеваний. Чтобы не пропустить начало патологии и своевременно принять меры, необходимо регулярно измерять давление и обращаться к врачу, если результаты измерений не соответствуют норме.
О чем говорит разница между верхним и нижним давлением АД человека?
Регулярное измерение артериального давления – важное условие сохранения здоровья. Человек может не почувствовать небольшого роста или снижения АД, но такие изменения указывают на негативные процессы, происходящие в организме. Если вовремя не принять меры, возможно негативное влияние на сердце и сосуды вплоть до инфаркта или инсульта. Вот почему так важно время от времени пользоваться домашним тонометром.
На экране прибора отображается два параметра, например, 120/80. Их называют верхним и нижним давлением, по-научному – систолическим и диастолическим. Первое указывает на уровень максимального давления крови на стенки сосудов, оно фиксируется в момент сокращения сердечной мышцы, когда кровь выталкивается из сердца. Второе говорит о силе давления крови на стенки артерий и вен в момент полного расслабления сердечной мышцы.
Систолическое давление также показывает, с какой частотой сокращается сердце. С возрастом этот показатель увеличивается, поэтому для пожилых людей норма выше, чем для молодых. Нижнее артериальное давление отражает силу, с которой кровь проходит по сосудам. Чем выше их тонус и эластичность, тем ближе к норме будут показатели.
Нормой считается верхнее давление в 110-130 единиц (у людей старше 55 лет – о 140 единиц), нижнее – 65-80 единиц. Нормальная разница между ними составляет около 40 единиц. Но показатели могут несколько изменяться из-за воздействия различных факторов, не связанных с заболеваниями: эмоциональных или физических нагрузок, времени суток и даже питания.
Если значительная разница между систолическим и диастолическим давлением появилась на фоне чувства голода, переохлаждения, чрезмерной физической нагрузки в сочетании с недостаточными питанием или постоянного стресса, это еще не означает, что в организме развивается патология. Когда действие этих факторов исчезнет, показатели вполне могут вернуться в норму, и повода для беспокойства не будет. Но если разрыв между верхним нижним давлением сохраняется в состоянии покоя, это уже может говорить о нарушениях в работе сердца, сосудов или других систем организма. Разница, составляющая менее 25% верхнего давления, может свидетельствовать о нескольких патологических состояниях:
Миокардите;
Инсульте левого желудочка;
Тахикардии;
Недостаточности внутренних органов;
Аортальном стенозе;
Сердечной недостаточности;
Инфаркте по причине физического перенапряжения;
Кардиосклерозе.
Подобные состояния часто сопровождаются симптомами, которые сложно не заметить. Это сонливость и слабость, головная боль и головокружение, нарушение внимания и раздражительность. Данная ситуация может обернуться гипоксией, нарушением зрения, а иногда – остановкой сердца, поэтому игнорировать ее ни в коем случае нельзя. Такие показатели на экране тонометра и плохое самочувствие требуют врачебной консультации и обследования.
Слишком большой считается разница между верхним и нижним давлением, превышающая 50 единиц. Основные причины этого состояния – износ и старение сердечно-сосудистой системы. В таких случаях возникают тремор конечностей и головокружение, человек становится раздражительным или ощущает полную апатию, нередко бывают обмороки. Причинам могут послужить также патологии пищеварительных органов или желчного пузыря, туберкулез. Установить истинные причины и назначить эффективное лечение может только врач.
Любое регулярное или длительное отклонение систолического и диастолического давления от нормы – это повод обратить пристальное внимание на свое здоровье. И неважно, идет ли речь о повышении или понижении – оба варианта могут быть опасны.

Пониженное диастолическое давление
Низким нижним давлением считается показатель 50-59 единиц и меньше. Такие изменения свидетельствуют о нарушении тонуса сосудистой стенки. При показателе менее 50 единиц можно говорить о выраженном нарушении кровотока в мозге, почках и прочих органах.
Диастолическое давление понижается на фоне патологии почек, например, синдромов Гительмана и Барттера. Такое явление характерно и для людей с врожденным нарушением выработки некоторых гормонов, включая адреналин. Подобные изменения сопровождаются лихорадкой, мышечной слабостью, рвотой, судорогами и болью в животе.
Первое, что нужно делать в такой ситуации – обратиться к врачу. В целях диагностики проводится мониторинг артериального давления, обследования для исключения эндокринных патологий и болезней сердца. Для повышения нижнего давления применяются специальные лекарственные препараты.
Высокое нижнее давление
Причиной высокого нижнего давления обычно являются нарушения эластичности сосудов, их спазмы или сужение просвета из-за скопившегося холестерина. Повышенный показатель фиксируется при:
Патологиях почек;
Сбоях в работе надпочечников;
Болезнях сосудов;
Нарушении текучести крови;
Расстройствах обмена веществ;
Переутомлении (физическом или умственном).
Причиной может послужить и длительный прием определенных лекарств. Первоочередная задача доктора – выявить причину изменений, и только после этого назначить лечение. К слову, нижнее давление может повышаться под воздействием внешних факторов, например, частых стрессов, при которых происходит выброс адреналина и сужение сосудов, вредных привычек, истощающий сердечную мышцы, неправильного питания, способствующего накоплению холестерина в сосудах и накапливанию лишнего веса.
Повышенное систолическое давление
Высокое верхнее давление – это признак:
Чрезмерной активности щитовидной железы (тиреотоксикоза);
Выраженной анемии;
Брадикардии (снижении пульса);
Недостаточности аортального клапана;
Уменьшения эластичности и увеличения плотности сосудистой стенки (например, атеросклероза аорты).
Такое состояние называется изолированной систолической артериальной гипертензией или систолической гипертонией. Верхнее давление часто повышается в подростковом возрасте. Это связано с гормональной перестройкой организма и не считается отклонением. С завершением полового созревания показатели нормализуются. Правда, подобные изменения увеличивают шансы развития гипертонии в зрелом возрасте.
верхнее давление часто повышается из-за гормональной перестройки организма и не считается отклонением.jpg
Лечение систолической гипертонии в целом схоже с мерами, которые принимаются при обычно гипертонии. Это касается и профилактики. Главное – вовремя выявить заболевание, регулярно контролировать давление и принимать лекарства, назначенные врачом, в том числе помогающие снижать давление. Помимо этого, нужны диета, адекватные физические нагрузки, защита от стрессов.
Пониженное верхнее давление
Низкое верхнее давление может быть связано с образом жизни или заболеваниями. В первом случае речь идет о постоянном переутомлении и систематических стрессах, недосыпании и чрезмерной физической нагрузке. То касается патологий, снижение систолического давления вызывают:
Заболевания щитовидки, гормональные сбои;
Диабет;
Вегетососудистая дистония;
Аритмия;
Сердечная недостаточность.
Причиной может послужить затянувшаяся депрессия. В любом случае, для нормализации давления необходимо обратиться к врачу, выявить факторы, которые способствовали снижению давления. Обычно доктор рекомендует в основном профилактические мероприятия вроде крепкого чая, контрастного душа, здорового сна. Но в некоторых случаях требуется медикаментозное лечение.
Контроль артериального давления – залог здоровья всего организма
Артериальное давление – это общее название для двух показателей: систолического (верхнего) и диастолического (нижнего). Выход любого из них за пределы нормы, а также чрезмерно большая или очень маленькая разница между показателями могут оказаться симптомами различных заболеваний. Чтобы не пропустить начало патологии и своевременно принять меры, необходимо регулярно измерять давление и обращаться к врачу, если результаты измерений не соответствуют норме.
О чем говорит разница в давление на обеих руках?
Данные многочисленных исследований убедительно показывают: разница в давлении более 10 мм рт. ст. между правой и левой руками может быть маркёром заболевания сосудов конечностей. При устойчивой систематической разнице в 15 мм рт. ст. и выше, вероятность наличия значимого поражения сосудов головного мозга, а значит и риск наступления инсульта, увеличивается в 1,5 раза, а вероятность смерти от сердечно сосудистых заболеваний - на 70%.
Разница в давлении создает дискомфорт, слабость, головокружение, шум в ушах, снижение реакции, слабость в руке, быстрой утомляемость при выполнении физических нагрузок, зябкость пальцев кисти. Но, иногда разница давления никак не проявляет себя, и выявить её можно только регулярным измерением давления на обеих руках. Различное давление на разных руках может быть и у пациентов, которые не страдают от повышенного артериального давления.
Причины разницы давления
При выявлении у себя разницы давления на руках, паниковать сразу не стоит: разница в давлении - симптом многих состояний, как серьёзных, так и не очень, среди которых, например, разный тонус рук. С помощью дополнительного обследования можно понять, чем вызвана разница.
Результаты измерения давления на разных руках могут отличаться вследствие целого ряда причин:
1. Волнение. Когда измеряется наше давление, мы можем немного волноваться. Затем мы успокаиваемся, и показатель на второй руке может возвращаться к норме.
2. Анатомические особенности. У многих людей артериальное давление, измеренное на правой руке, будет выше, чем на левой. Особенно это касается тех, кто часто работает физически. Иногда в мышцах плечевого пояса может развиваться фиброз. Он становится причиной уплотнения и утолщения ножек левой лестничной мышцы. В связи с этим может ущемляться сосудисто-нервный пучок, который проходит в левой части тела.
3. Более развитая мускулатура на одной из рук.
4. Нарушенное кровообращение, в том числе и вследствие атеросклероза.
Риски, связанные с разницей давления
Как уже было сказано выше, если разница при измерении давления на руках не превышает 5-10 мм, причин для волнения нет. Если же показатели отличаются на 15-20 мм и более, то это является поводом для обследования. Например, для молодых людей это может означать наличие сосудистых аномалий, для людей среднего и пожилого возраста – чаще всего атеросклероза. Ишемическая болезнь сердца, нарушение мозгового кровообращения, гипертония, перемежающая хромота (боли в мышцах при ходьбе) – вот к чему часто приводит атеросклероз сосудов.
Разница более 20 мм рт. ст. между результатами, полученными на правой и левой руке, может свидетельствовать об атеросклеротическом сужении или окклюзии подключичной артерии. А эта патология уже значительно увеличивает риск развития инсульта.
Ответные меры
Вовремя обнаруженное отклонение от нормы поможет своевременно поставить диагноз и принять необходимые меры для эффективного лечения, в ряде ситуаций поможет предотвратить инсульт или инфаркт. Разница в давлении между правой и левой рукой позволяет выявить атеросклероз на ранних стадиях, что ускоряет начало лечения, повышает его эффективность. Не следует забывать, что атеросклероз на ранних стадиях, независимо от органа-мишени, часто протекает без заметных симптомов.
Ранняя диагностика разницы давления может стать дополнительной причиной для отказа от курения, для изменения образа жизни, а также для приема лекарственных препаратов, назначенных врачом.
Диагностика стенозов подключичных артерий
Для того чтобы уточнить, есть ли у Вас стенотические поражения артерий или нет, Ваш врач осмотрит Вас. Даже при отсутствии у Вас симптомов болезни, врач может выслушать шум над сонными или подключичными артериями, вызванный током крови через стенозированный участок. В случае необходимости, в первую очередь будет назначено УЗИ-дуплексное сканирование магистральных артерий головы и начальных отделов верхних конечностей (УЗИ-ДС). Оно позволяет определить локализацию сужения, его степень и значимость.
Для более детальной оценки состояния артерий врач может порекомендовать сделать ангиографию (рентгенологическое исследование кровеносных сосудов). Это исследование проводится путем катетеризации, как правило, бедренной артерии, либо артерии на запястье, под местной анестезией в специальной операционной, оснащенной ангиографической установкой.
Лечение стенозов подключичных артерий
Для тех случаев, когда диагностируется стенотическое поражение артерий и без операции уже обойтись не удаётся, существует два метода оперативного лечения. Первый - открытая операция шунтирования, выполняемая сосудистыми хирургами. Второй - современная, малотравматичная, рентгенохирургическая операция – стентирование, выполняемая рентгенэндоваскулярными хирургами (под местной анестезией через прокол). Оба метода имеют свои показания и противопоказания. Поэтому вопрос о выборе одного из них, всегда решается индивидуально.
О чем говорит разница в давление на обеих руках?
Данные многочисленных исследований убедительно показывают: разница в давлении более 10 мм рт. ст. между правой и левой руками может быть маркёром заболевания сосудов конечностей. При устойчивой систематической разнице в 15 мм рт. ст. и выше, вероятность наличия значимого поражения сосудов головного мозга, а значит и риск наступления инсульта, увеличивается в 1,5 раза, а вероятность смерти от сердечно сосудистых заболеваний - на 70%.
Разница в давлении создает дискомфорт, слабость, головокружение, шум в ушах, снижение реакции, слабость в руке, быстрой утомляемость при выполнении физических нагрузок, зябкость пальцев кисти. Но, иногда разница давления никак не проявляет себя, и выявить её можно только регулярным измерением давления на обеих руках. Различное давление на разных руках может быть и у пациентов, которые не страдают от повышенного артериального давления.
Причины разницы давления
При выявлении у себя разницы давления на руках, паниковать сразу не стоит: разница в давлении - симптом многих состояний, как серьёзных, так и не очень, среди которых, например, разный тонус рук. С помощью дополнительного обследования можно понять, чем вызвана разница.
Результаты измерения давления на разных руках могут отличаться вследствие целого ряда причин:
1. Волнение. Когда измеряется наше давление, мы можем немного волноваться. Затем мы успокаиваемся, и показатель на второй руке может возвращаться к норме.
2. Анатомические особенности. У многих людей артериальное давление, измеренное на правой руке, будет выше, чем на левой. Особенно это касается тех, кто часто работает физически. Иногда в мышцах плечевого пояса может развиваться фиброз. Он становится причиной уплотнения и утолщения ножек левой лестничной мышцы. В связи с этим может ущемляться сосудисто-нервный пучок, который проходит в левой части тела.
3. Более развитая мускулатура на одной из рук.
4. Нарушенное кровообращение, в том числе и вследствие атеросклероза.
Риски, связанные с разницей давления
Как уже было сказано выше, если разница при измерении давления на руках не превышает 5-10 мм, причин для волнения нет. Если же показатели отличаются на 15-20 мм и более, то это является поводом для обследования. Например, для молодых людей это может означать наличие сосудистых аномалий, для людей среднего и пожилого возраста – чаще всего атеросклероза. Ишемическая болезнь сердца, нарушение мозгового кровообращения, гипертония, перемежающая хромота (боли в мышцах при ходьбе) – вот к чему часто приводит атеросклероз сосудов.
Разница более 20 мм рт. ст. между результатами, полученными на правой и левой руке, может свидетельствовать об атеросклеротическом сужении или окклюзии подключичной артерии. А эта патология уже значительно увеличивает риск развития инсульта.
Ответные меры
Вовремя обнаруженное отклонение от нормы поможет своевременно поставить диагноз и принять необходимые меры для эффективного лечения, в ряде ситуаций поможет предотвратить инсульт или инфаркт. Разница в давлении между правой и левой рукой позволяет выявить атеросклероз на ранних стадиях, что ускоряет начало лечения, повышает его эффективность. Не следует забывать, что атеросклероз на ранних стадиях, независимо от органа-мишени, часто протекает без заметных симптомов.
Ранняя диагностика разницы давления может стать дополнительной причиной для отказа от курения, для изменения образа жизни, а также для приема лекарственных препаратов, назначенных врачом.
Диагностика стенозов подключичных артерий
Для того чтобы уточнить, есть ли у Вас стенотические поражения артерий или нет, Ваш врач осмотрит Вас. Даже при отсутствии у Вас симптомов болезни, врач может выслушать шум над сонными или подключичными артериями, вызванный током крови через стенозированный участок. В случае необходимости, в первую очередь будет назначено УЗИ-дуплексное сканирование магистральных артерий головы и начальных отделов верхних конечностей (УЗИ-ДС). Оно позволяет определить локализацию сужения, его степень и значимость.
Для более детальной оценки состояния артерий врач может порекомендовать сделать ангиографию (рентгенологическое исследование кровеносных сосудов). Это исследование проводится путем катетеризации, как правило, бедренной артерии, либо артерии на запястье, под местной анестезией в специальной операционной, оснащенной ангиографической установкой.
Лечение стенозов подключичных артерий
Для тех случаев, когда диагностируется стенотическое поражение артерий и без операции уже обойтись не удаётся, существует два метода оперативного лечения. Первый - открытая операция шунтирования, выполняемая сосудистыми хирургами. Второй - современная, малотравматичная, рентгенохирургическая операция – стентирование, выполняемая рентгенэндоваскулярными хирургами (под местной анестезией через прокол). Оба метода имеют свои показания и противопоказания. Поэтому вопрос о выборе одного из них, всегда решается индивидуально.
Предвестники инфаркта и инсульта, которые нужно знать.
Предвестники инфаркта и инсульта, которые нужно знать.
Советы по лечению без таблеток.
беспочвенных страхах, гиперинтенсивной мозговой деятельности, что так часто встречается при психических заболеваниях, полезно дыхание через левую ноздрю, так как оно успокаивает ум и охлаждает его горячность. Дыхание через правую ноздрю приводит к обратным результатам. * * * Боли в желудке — часто результат гастрита. Перелейте 0,5 стакана воды из одного стакана в другой 10–15 раз и выпейте эту воду. Если будете так делать ежедневно по нескольку раз, забудете про боли. * * *
Советы по лечению без таблеток.
беспочвенных страхах, гиперинтенсивной мозговой деятельности, что так часто встречается при психических заболеваниях, полезно дыхание через левую ноздрю, так как оно успокаивает ум и охлаждает его горячность. Дыхание через правую ноздрю приводит к обратным результатам. * * * Боли в желудке — часто результат гастрита. Перелейте 0,5 стакана воды из одного стакана в другой 10–15 раз и выпейте эту воду. Если будете так делать ежедневно по нескольку раз, забудете про боли. * * *
Избранное
Предвестники инфаркта и инсульта, которые нужно знать.
Больше всего на сердечный приступ указывает боль или давление в груди. Однако, есть и другие неожиданные предвестники инфаркта миока...

-
Кольцо — сильнейший магический амулет, украшение, которому издавна приписывали магическую силу и связывали с различными ритуалами. В ...
-
По расположению родинок наши предки умело предсказывали судьбу и характер человека. Родинка на подбородке — признак сильного и даже вла...